11152 Medikamentenfehler bei Kindernotfällen – Analyse des Prozesses und Ansätze zu seiner Verbesserung
|
Fehler bei der Medikamentenverabreichung gehören zu den häufigsten medizinischen Fehlerereignissen. Kinder sind aufgrund der individuell zu berechnenden Dosen und altersgruppenspezifischer Besonderheiten in besonderem Umfang davon betroffen. Es ist erwiesen, dass Kinder in Notfallsituationen regelhaft durch Fehler bei der Verabreichung von Medikamenten zu Schaden kommen. Der vorliegende Beitrag analysiert den Prozessablauf von Medikamentenverordnungen und beschreibt Interventionen, die zu einer Reduktion der Fehlerrate beitragen können. Wo möglich, werden diese mit wissenschaftlichen Erkenntnissen untermauert. Weiterhin zeigt der Beitrag Beispiele für eine praktische Umsetzung von Interventionen auf. Arbeitshilfen: von: |
1 Einleitung
Nach Schätzungen des amerikanischen „Institute of Medicine” aus dem Jahr 2000 versterben in den USA bis zu 98.000 Menschen jährlich an den Folgen von medizinischen Behandlungsfehlern [1]. In 7.000 Fällen waren dabei Fehler bei der Medikamentenverabreichung ursächlich, wobei in dieser Schätzung ärztliche Verordnungen im ambulanten und stationären Bereich sowie Selbstmedikationen berücksichtigt wurden. Medikamentenfehler gehören zu den häufigsten medizinischen Fehlerereignissen im Krankenhaus [2].
Fehler bei der Medikamentenverordnung
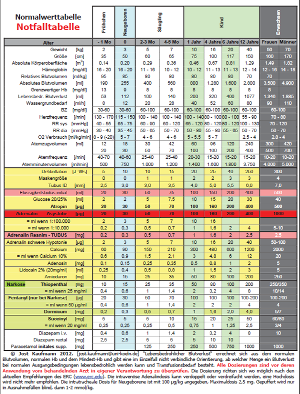
Bei der Verordnung von Medikamenten für Kinder ist neben der Beachtung von altersgruppenspezifischen Indikationen, Kontraindikationen und Dosierungsempfehlungen eine individuelle, meist gewichtsbezogene Dosis zu berechnen. Aus diesen systematischen Gründen ist zu erwarten, dass Kinder besonders durch Fehler bei der Medikamentenverordnung bedroht sind [3], [4], [5]. So wurde beispielsweise in einem Kinderkrankenhaus trotz der in einem Solchen vorgehaltenen speziellen Strukturen – wie beispielsweise speziell ausgebildetes und erfahrenes Personal – bei Medikamentenverordnungen außerhalb von Notfallindikationen eine Rate an potenziell bedrohlichen Verordnungsfehlern beobachtet, die dreimal höher war [6] als in einer vergleichbaren Untersuchung bei Erwachsenen [7]. In jeder Versorgungssituation, die raschere zeitliche Abläufe und eine höhere Dichte an Verordnungen erfordert – wie in Notfallsituationen oder auf Intensivstationen – steigt bekanntermaßen die Rate der Fehler. Dieser Effekt wurde bereits in jeweils mehreren Untersuchungen für die Versorgung von Erwachsenen und Kindern nachgewiesen [8]. In der präklinischen Versorgung von Kindern ist darüber hinaus mit weiteren erheblichen Problemen zu rechnen. Weder können in der Regel kinderspezifisches Personal noch auf diese Klientel optimierte Behandlungsabläufe vorgehalten werden, denn eine Versorgung unter solchen Kautelen ist finanziell und personell nicht darstellbar. Diese Einschätzung teilt der Europäische Wiederbelebungsrat (European Resuscitation Council – ERC) der diese Umstände in der Einleitung als Determinante für aktuelle medizinische Handlungsempfehlungen nennt [9]. Dort wird festgestellt, dass die primär Kinder Versorgenden in der Regel keine Kinderärzte sind und limitierte Erfahrungen mit Kindern in medizinischen Notfallsituationen haben und daher die Leitlinien einfach umsetzbar sein müssten. Bekannt und dokumentiert ist ebenso, dass erfahrene Notärzte vor der Versorgung von Kindern wesentlich mehr Angst haben als vor jeder anderen Notfallsituation [10].
Bei der Verordnung von Medikamenten für Kinder ist neben der Beachtung von altersgruppenspezifischen Indikationen, Kontraindikationen und Dosierungsempfehlungen eine individuelle, meist gewichtsbezogene Dosis zu berechnen. Aus diesen systematischen Gründen ist zu erwarten, dass Kinder besonders durch Fehler bei der Medikamentenverordnung bedroht sind [3], [4], [5]. So wurde beispielsweise in einem Kinderkrankenhaus trotz der in einem Solchen vorgehaltenen speziellen Strukturen – wie beispielsweise speziell ausgebildetes und erfahrenes Personal – bei Medikamentenverordnungen außerhalb von Notfallindikationen eine Rate an potenziell bedrohlichen Verordnungsfehlern beobachtet, die dreimal höher war [6] als in einer vergleichbaren Untersuchung bei Erwachsenen [7]. In jeder Versorgungssituation, die raschere zeitliche Abläufe und eine höhere Dichte an Verordnungen erfordert – wie in Notfallsituationen oder auf Intensivstationen – steigt bekanntermaßen die Rate der Fehler. Dieser Effekt wurde bereits in jeweils mehreren Untersuchungen für die Versorgung von Erwachsenen und Kindern nachgewiesen [8]. In der präklinischen Versorgung von Kindern ist darüber hinaus mit weiteren erheblichen Problemen zu rechnen. Weder können in der Regel kinderspezifisches Personal noch auf diese Klientel optimierte Behandlungsabläufe vorgehalten werden, denn eine Versorgung unter solchen Kautelen ist finanziell und personell nicht darstellbar. Diese Einschätzung teilt der Europäische Wiederbelebungsrat (European Resuscitation Council – ERC) der diese Umstände in der Einleitung als Determinante für aktuelle medizinische Handlungsempfehlungen nennt [9]. Dort wird festgestellt, dass die primär Kinder Versorgenden in der Regel keine Kinderärzte sind und limitierte Erfahrungen mit Kindern in medizinischen Notfallsituationen haben und daher die Leitlinien einfach umsetzbar sein müssten. Bekannt und dokumentiert ist ebenso, dass erfahrene Notärzte vor der Versorgung von Kindern wesentlich mehr Angst haben als vor jeder anderen Notfallsituation [10].
Präklinische Versorgung von Kindern
Vor dem Hintergrund dieser Gesamtsituation erscheint es nicht überraschend, dass bei der präklinischen Versorgung von Kindern eine erheblich größere Fehlerrate beobachtet wird, als in allen bisher genannten medizinischen Situationen [11]. Es wird vermutet, dass eine erhebliche Anzahl an präklinischen Medikamentenfehlern nicht wahrgenommen und/ oder nicht berichtet wird [12]. Verschiedene Autoren gehen deshalb davon aus, dass die hohe Rate an Medikamentenfehlern bei der Reanimation von Kindern eine wesentliche Ursache für den häufig schlechten Behandlungserfolg darstellen [13], [14], [15], [16].
Vor dem Hintergrund dieser Gesamtsituation erscheint es nicht überraschend, dass bei der präklinischen Versorgung von Kindern eine erheblich größere Fehlerrate beobachtet wird, als in allen bisher genannten medizinischen Situationen [11]. Es wird vermutet, dass eine erhebliche Anzahl an präklinischen Medikamentenfehlern nicht wahrgenommen und/ oder nicht berichtet wird [12]. Verschiedene Autoren gehen deshalb davon aus, dass die hohe Rate an Medikamentenfehlern bei der Reanimation von Kindern eine wesentliche Ursache für den häufig schlechten Behandlungserfolg darstellen [13], [14], [15], [16].